โรคไข้เลือดออก (Dengue Hemorrhagic Fever,DHF)

ความหมาย
เป็นโรคที่เกิดจากการติดเชื้อไวรัสเด็งกี่ (Dengue virus) มีความผิดปกติของผนังหลอดเลือดฝอยท้าให้น้้าซึม ออกนอกเส้นเลือด ปริมาณพลาสมาลดลง เกิดความไม่สมดุลย์ของสารน้้าอาจท้าให้เกิดภาวะช็อก และยังมีการ ท้าลายเกล็ดเลือด (platelet) ท้าให้เลือดออกง่าย
สาเหตุ
เกิดจากเชื้อ ไวรัสเดงกี มี 4 serotype คือ DEN1, DEN2, DEN3 และDEN4 ถ้าเป็นครั้งแรกอาการไม่ ค่อยรุนแรงเพราะร่างกายสร้างแอนติบอดี(Antibody) ต่อเชื้อไวรัสชนิดนั้นและจะมีภูมิต่อเชื้อนั้นตลอดชีวิต แต่จะมี ภูมิต่อเชื้อเดงกีชนิดอื่นเพียง 6-12 เดือนเท่านั้น แต่ถ้าเป็นทุติยภูมิอาการจะรุนแรง เลือดออก หรือช็อก
การติดต่อ
เกิดจากยุงลาย Aedes aegypti ตัวเมียที่มีเชื้อไวรัสเดงกีกัด ซึ่งปกติจะออกหากินเวลากลางวัน จะเพิ่ม จ้านวนในตัวยุงประมาณ 8-10 วัน เชื้อไวรัสเดงกีจะไป ที่ผนังกระเพาะและต่อมน้้าลายของยุง เมื่อยุงกัดก็จะแพร่ เชื้อสู่คน เชื้อจะอยู่ในร่างกายคนประมาณ 2-7 วัน ในช่วงที่มีไข้หากยุงกัดคนในช่วงนี้ก็จะรับเชื้อไวรัสมาแพร่ให้กับ คนอื่น
พยาธิสรีรภาพ
เชื้อไวรัสในกระแสเลือดจะกระตุ้นระบบภูมิคุ้มกันของร่างกายท้าให้เกิดการตอบสนองทั้งแบบ Antibody,Cytokine และแบบพึ่งเซลล์ท้าให้มีการสร้างDengue specific antibody(IgG,IgM,IgE) antiplatelet antibody ร่วมกับการหลั่งไซโตคีนชนิดต่างๆมีผลกระตุ้นระบบคอมพลีเมนต์,coagulation และ fibrinolysisส่งผล ให้มีการเปลี่ยนแปลงของผนังเส้นเลือดฝอยเปราะแตกง่าย จ้านวนเกล็ดเลือดลดลงการท้าหน้าที่บกพร่อง และอายุ สั้นลงมากในระยะวิกฤติ การแข็งตัวของเลือดบกพร่อง (coagulopathy) และมีDIC (dissminted Intravascular Coagulation) ท้าให้เลือดออกมาก มีการรั่วของพลาสมาออกมานอกหลอดเลือด เลือดมีความหนืดเพิ่มขึ้นท้าให้ค่า ฮีมาโตรคริตสูงหัวใจต้องท้างานหนัก และถ้ามีการรั่วของพลาสมามากก็จะท้าให้เกิดภาวะ Hypovolemic shock
อาการและอาการแสดง
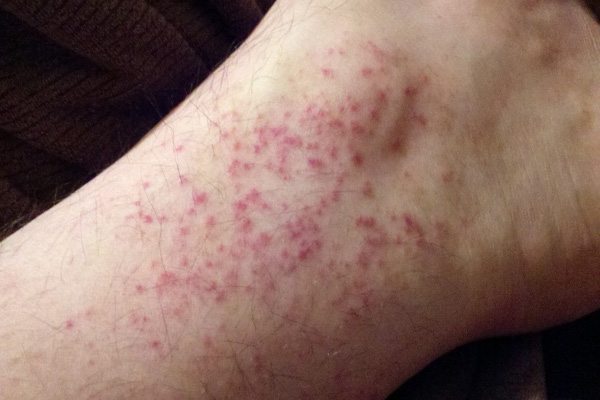
ผู้ที่ติดเชื้อไวรัสเดงกีแบ่งเป็นไม่มีอาการพบร้อยละ90 ส่วนผู้ที่มีอาการจะพบหลังรับเชื้อ2-7วันโดยจะมีอาการ ดังนี้ 1. Undifferentiate fever พบในเด็กเล็ก มาด้วยอาการไข้ 2-3 วัน อาจพบ maculopapular rash 2. Dengue fever ไข้ ปวดศีรษะ ปวดตามกล้ามเนื้อ ปวดกระดูก อาจพบจุดเลือดออก ผล TT+ ,WBC ต่้า และ Platelet ต่้ากว่าปกติ พบในเด็กโต อาการไม่รุนแรง 3. Dengue hemorrhagic fever ไข้สูงลอย มีจุดเลือดออก ตับโต และมีภาวะ shock จากการมีพลาสมารั่ว ออกนอกหลอดเลือด (Dengue Shock Syndrome,DSS)
การดำเนินโรคของไข้เลือดออก
แบ่งออกเป็น 3 ระยะ
1. ระยะไข้( Febrile stage) ไข้สูงลอย 2-7 วัน ซึม หน้าแดง(Flushed face) อาจชักได้ในเด็กโตปวดศีรษะ, ปวดรอบกระบอกตา อาจมีอาการปวดท้องทั่วๆไปหรือปวดบริเวณตับตรวจพบตับโต กดเจ็บ เบื่ออาหาร , อาเจียน อาจมีเลือดก้าเดาหรือ เลือดออกตามไรฟัน มีผื่นแดงตามผิวหนังที่คอและตัว มีจุดเลือดออกตามแขน รักแร้ ล้าตัว บริเวณที่เจาะเลือด มี รอยช้้าเกิดจ้้าเลือดง่าย หลังจากนั้นไข้จะลดลงอย่างรวดเร็วจนถึงปกติหรือใกล้เคียงกับปกติ ถ้าอาการไม่รุนแรงจะดี ขึ้น แต่ถ้าอาการรุนแรงจะเข้าสู่ระช็อก
2. ระยะวิกฤติหรือภาวะช็อก(Toxic หรือShock stage) อยู่ในช่วง 24-48 ชั่วโมงหลังจากไข้ลดลง(วันที่ 4-5) มีการรั่วของพลาสมา และมีความผิดปกติของการแข็งตัวของเลือด ผู้ป่วยจะมีอาการกระสับกระส่าย มือเท้า เย็น ปวดท้องมาก มีเลือดออกในทางเดินอาหาร อาเจียนเป็นเลือดเก่าๆ (coffee ground) ,ถ่ายด้า(Melena) ,การ รั่วของพลาสมาออกนอกเส้นเลือด(Plasma leakage) ท้าให้เกิดน้้าท่วมปอด(pleural effusion) , ท้องอืด(ascites) , อัลบูมินในกระแสเลือดต่้า(hypoalbuminemia),Plaetlet Count น้อยกว่า 100,000/cu.mm , Hematocrit เพิ่มมากกว่าหรือเท่ากับ20% อาจมีภาวะความรู้สึกตัวเปลี่ยนไป 1ใน3 ของผู้ป่วย DHF มีภาวะHypovolemic shock ถ้าแก้ไขระบบการไหลเวียนล้มเหลวทันก็จะเข้าสู่ระยะพักฟื้นแต่ถ้าไม่ทันก็จะท้าให้เสียชีวิต
ความรุนแรงของโรคไข้เลือดออกระยะช็อกแบ่งเป็น 4 ระดับ
Grade 1 ผู้ป่วยไม่ช็อก ไม่มีอาการเลือดออก ท้า tourniquet test ให้ผลบวก( +)
Grade 2 ผู้ป่วยไม่ช็อก มีอาการเลือดออกตามผิวหนัง เลือดก้าเดา อุจจาระ สีด้า อาเจียนหรืออุจจาระเป็น เลือด
Grade 3 ผู้ป่วยช็อก impending shock คือ มีชีพจรเบาเร็ว ความดันชีพจร(pulse pressure) แคบน้อย กว่า 20 mmHg และมีอาการช็อก เช่น เหงื่อออก กระสับกระส่าย มือเท้าเย็น
Grade 4 ผู้ป่วยช็อกรุนแรง profound shock จับชีพจรและวัดความดันโลหิตไม่ได้
3. ระยะฟื้นตัว (Convalescence stage) ช่วง 24-48 ชั่วโมงหลังช็อคถ้าไม่มีภาวะแทรกซ้อน อาการทั่วไป ดีขึ้นกลับสู่ภาวะปกติอย่างรวดเร็ว เริ่มอยากรับประทานอาหาร(Appetite) ปัสสาวะใสขึ้นออกมากขึ้น(Diuresis) ตับโต(Hepatomegaly)ลดลง Hct ลดลงมาคงที่ ชีพจรช้าลงและชัดขึ้น(Bradycardia) ความดันโลหิตปกติและจะ มีผื่นลักษณะเฉพาะของไข้เลือดออกคือเป็นวงกลมเล็กๆ สีขาวของผิวหนังปกติท่ามกลางผื่นสีแดงเรียกผื่น confluent petechial rash (Convalesescent rash)
การวินิจฉัยโรค
1. ซักประวัติ จากอาการ การถูกยุงกัด คนใกล้ชิดหรือบ้านใกล้เรือนเคียงเป็นไข้เลือดออก
2. ตรวจร่างกาย อาการมีไข้หน้าแดง มักไม่ไอไม่มีน้้ามูก มีเลือดออกอวัยวะต่างๆ เช่น มีจุดpetechiae ตาม ผิวหนัง มีเลือดก้าเดาไหล(epitaxis) เลือดออกตามไรฟัน มีผื่นแดง มีถ่ายด้า(melena) - การสังเกตอุณหภูมิให้ระวังเมื่อไข้ลดต่้ากว่า38.5 องศาเซลเซียส(ไข้ต่้าๆ37.6-38.3 องศาเซลเซียส,ไข้สูงปาน กลาง38.4-39.0องศาเซลเซียส,ไข้สูง39.1-40.0องศาเซลเซียส,ไข้สูงมาก>40.1องศาเซลเซียส) - ชีพจรดูลักษณะการเต้น ความแรงว่าfull,เร็ว,คล้าได้ไหม(ผู้ใหญ่60-80ครั้งต่อนาที,เด็ก80-100ครั้งต่อนาที ,ทารก100-120ครั้งต่อนาที - อัตราการหายใจดูอัตรา ลักษณะการหายใจ ดูการเคลื่อนไหวของทรวงอก(เด็กโตและผู้ใหญ่16-24ครั้งต่อ นาที,เด็กเล็ก 30-40 ครั้งต่อนาที,ทารก40-60ครั้งต่อนาที - ความดันโลหิตดูว่าBPแคบหรือเริ่มแคบโดยPP(Pulse pressure)ไม่น้อยกว่า20mmHg (ระมัดระวังการใช้ cuffให้เหมาะสมตามอายุประมาณ 2 ใน3ของแขนช่วงบน)
3. การตรวจทางห้องปฏิบัติการ
3.1 CBC ( Complete Blood Count)(ควรท้าทุกวันถ้าท้าได้ และติดตามอย่างใกล้ชิดจนกว่าไข้จะลดลง ครบ24ชั่วโมง) - Hemoconcentration (Hctเพิ่มขึ้นกว่าเดิม) ถ้าระยะ shock Hctสูง>20% ถ้าเลือดออกHctจะต่้า (ค่าเฉลี่ยHctเด็กไทยถ้าอายุ<1ปี 30-35%,อายุ1-10ปี 35-40% ,อายุ>10ปี 40-45%) - leucopenia ( WBC< 5,000เซลล์/ลบ.มม. ) ไข้จะลดลงภายในเวลา 24 ชั่วโมง 3 - Thrombocytopenia (platelet count < 100,000 cu/mm3 ) วันที่3-4ของโรค (ต่้าประมาณ3-4วัน) - PMN ลดลง Lymphocyte สูงขึ้น - Atypical Lymphocyte สูงขึ้น(เป็นจุดสังเกตว่าอีก24 ชม.ข้างหน้าจะเกิดplasma leakage( Hct>20%) - ESR ลดลงในช่วงระยะช็อกซึ่งใช้แยกกับ septic shock
3.2 Abnormal coagulogram (การแข็งตัวของเลือดผิดปกติพบในอาการรุนแรงมีภาวะprolonged prothrombin time ในภาวะ shock บ่งว่ามีภาวะ Disseminated Intravascular Clot :DIC)
3.3 Blood chemistry พบ protein ในเลือดลดลงAlbuminต่้า SGPTและ SGOTสูงเล็กน้อย ถ้าตับวาย สูงมาก
3.4. การตรวจภูมิคุ้มกันไข้เลือดออกเพื่อยืนยันการวินิจฉัยโรค
3.4.1 ตรวจ Hemagglutination Inhibition test (HI) ถือเป็นGold standardเจาะเลือด 2 ครั้งครั้ง แรกเมื่อมีอาการ เรียกระยะAcute Blood ครั้งที่ 2 ห่างจากครั้งแรก1-4wk.เรียกconvalescent blood ระดับ Antibody มี4 fold rising หรือมากกว่า
3.4.2 การตรวจด้วยวิธี ELISA(Enzyme linked Immunosorbent Assay) ตรวจเลือดดูAntibody M(IgM).และ Antibody G(IgG) โดยตรวจเพียงครั้งเดียวหลังไข้ลงวันที่5-7
3.4.3 ตรวจ SN1 Antigen( Dengue nonstructural protein 1 antigen) ตรวจหาAntigenของ ไวรัสเด็งกี
3.5.ตรวจปัสสาวะและหน้าที่ไต ค่าความถ่วงจ้าเพาะจะสูงขึ้น อาจพบโปรตีนและRBCในปัสสาวะเล็กน้อย ถ้าช็อกBUN ,Cr., Uric acidสูง
3.6.ระดับคอมพลีเมนต์และฮีสตามีน C3ต่ าลงและมากสุดในระยะช็อก พบฮีสตามีนในปัสสาวะมาก ฃ
4. การทดสอบ tourniquet test โดยการวัดBPแล้วน้าค่าsystalicและdiastolicมาบวกกันหารสอง รัดไว้ นาน 5 นาที อ่านผลบวกโดยดูจุดpetechiae มากกว่าหรือเท่ากับ10จุดต่อตารางนิ้ว โดยวันแรกจะให้ผลบวก50%, วันที่สอง80% และวันที่สาม>90% และต้องระวังการให้ผลลบลวงในผู้ป่วยอ้วนหรือผอม เทคนิคการวัดไม่ดี(รัดแขน ไม่กระชับ,ความดันไม่คงที่) หรือก้าลังอยู่ในภาวะช็อก
5. CXR : Pleural effusion จะพบในระยะ Shockตอนปลายหรือระยะพักฟื้นเนื่องจากLoad IV Fluidมาก เกินไป
การรักษา
— เน้นการให้สารน้้าน้อยสุดที่จะรักษาระบบการไหลเวียนให้ปกติและรักษาตามอาการ หลีกเลี่ยงการให้ยาที่ไม่ จ้าเป็นทุกชนิดรวมทั้งAntibiotic หลีกเลี่ยงInvasive procetureที่ไม่จ้าเป็นและให้ระวังเลือดออกภายใน —
1. ระยะไข้แนะน้าดื่มน้้าเกลือแร่หรือน้้าผลไม้ไม่แนะน้าดื่มน้้าเปล่า อาหารเน้นอาหารที่สีไม่คล้ายเลือดคือ แดง ด้า น้้าตาล ยาลดไข้ไม่ให้aspirin เพราะขัดขวางการท้างานของเกล็ดเลือดและระคายเคืองกระเพาะ อาหารท้าให้เลือดออกเพิ่ม จะให้Paracetamol 10 mg/kg/dose if T>39 ๐ c และTepid sponge ระยะนี้ไม่ จ้าป็นจะไม่ให้IV Fluid แต่ถ้ารับประทานอาหารไม่ได้หรืออาเจียนมากให้IV Fluid ไม่เกินครึ่งMaintenance และไม่ให้ล่วงหน้าIV fluid 5%D/N/2 ในเด็กโต และ5%D/N/3 ในเด็ก < 1 ปีและหยุดให้เมื่อกินได้ —
2. ระยะShock ถ้ายังไม่shock ให้เป็นcrystaloid solution ในเด็กโตและผู้ใหญ่ให้ 5%D/NSS,5%DAR ในเด็กอายุ< 6เดือน ให้ 5%D/N/2 แต่ถ้าshock ในเด็กอายุ< 6เดือน ให้5%D/NSS,5%DAR ในเด็กโตและ ผู้ใหญ่ให้เป็นcolloidal solution จ้าพวกPlasma expanderเช่น Dextran40 สลับกับ crystaloid solution โดยคิดIV FluidจากIdeal Body Weight{ถ้าอายุ≤6 ปี=(อายุเป็นปีX2)+8kg) ,ถ้าอายุ>6 ปี=(อายุเป็นปีX3kg) และถ้าผู้ใหญ่(อายุ>15 ปีใช้น้้าหนัก 50 kg )} จ้านวน IV Fluid ที่ให้เท่ากับM+5% Deficit ใน 24-48 ชั่วโมง แรก (MคือMaintenanceเป็นIV Fluidที่ค้านวณได้จากน้้าหนักของผู้ป่วยซึ่งค้านวณโดย10 kg แรกคูณ 100 cc. ,10 kg ที่สองคูณ50 cc. และหลังจากนั้นคูณ20cc.) การให้IV fluid ผู้ป่วยGrade3 ถ้าv/sเปลี่ยนแปลงและ ช็อกBPหรือชีพจรเบาให้5%D/NSS,5%DAR เร็วๆ 10cc/kg/hr. ในช่วงระยะเวลาสั้นๆ1/2- 1 ชั่วโมงแล้วจึง ค่อยๆลดRateเป็น 7,5,3และKVO แล้วจึงoff แต่ในผู้ป่วยGrade4 ถ้าวัดBPหรือจับชีพจรไม่ได้ให้IV fluidที่ไม่มี Dextrose เช่น NSS 10cc/kg. หรือ push หรือ Free flow 10-15 min.หรือจนกว่าจะวัด BP หรือจับ Pulse ได้ แล้วจึงค่อยๆลดRate และถ้าไม่สามารถลด Rate ได้ต่้ากว่า10 cc/kg/hr.หลังช็อก 2 ชั่วโมง หรือ5 cc/kg/hr.หลังช็อก 6 ชั่วโมง ต้องเจาะHct. ถ้า Hct เพิ่มขึ้นต้องให้Dextran-40 ถ้าHct ลดลงนึกถึงภาวะ เลือดออกภายใน ให้น้าเลือดมาให้เร็วสุด ระยะที่ยังไม่ช็อกGrade 1&2 ถ้าHct ไม่สูงให้เริ่มที่ M/2 แต่ถ้าHct สูง เริ่มที่M หรือ M+5% Deficit —
3. ระยะพักฟื้นหยุดการให้สารน้้า ให้ผู้ป่วยได้พักดูแลไม่ให้กระทบกระแทกหรือท้าหัตถการที่รุนแรง — หากผู้ป่วยยังไม่อยากรับประทานอาหารเนื่องจากBowel Ileusจากการที่มีK ต่้าแนะน้าให้รับประทานผลไม้ ดื่ม น้้าผลไม้ หรือให้KCL solution ถ้ามีหัวใจวาย มีน้้าในช่องเยื่อหุ้มปอดแพทย์ให้ยาขับปัสสาวะและอาจต้องใส่ สายสวนปัสสาวะแต่ต้องระวังเลือดออก —
ภาวะแทรกซ้อน
ที่พบบ่อย ได้แก่electrolyte imbalance และภาวะน้้าเกิน
- ถ้าน้้าเกินไตขับปัสสาวะไม่ทันมีภาวะหัวใจวาย มีน้้าในช่องเยื่อหุ้มปอด( Pulmonary edema) หายใจล้าบากและเร็ว ท้องแข็งตึง ชีพจรเบาเร็ว ฟังปอดมีเสียงcrepitation ไอ การไหลเวียนของเลือดส่วน ปลายลดลง( Poor tissue perfusion)ท้าให้หัวใจล้มเหลว( Heart failure)
- Electrolyte imbalance ได้แก่ โซเดียมต่้า(Hyponatremia)จากการดื่มน้้าเปล่าและให้Hypotonic Solution, แคลเซียมต่้า(Hypocalcemia), Blood Sugar ต่้า(Hypoglycemia) Keep Blood Sugar≥60mg%, โปตัสเซียมต่้า(Hypokalemia) - มีภาวะMetabolic acidosis ผลElectrolyte มีCO2 ต่้า ต้องให้7.5%NaHco3 - ช็อกนานและอาการรุนแรงท้าให้ตับวายจาก(prolong shock ขาดเลือดไปเลี้ยง) ในผู้เป็นโรคตับ เรื้อรัง ธาลัสซีเมีย อาการจะรุนแรงขึ้นอาจมีเลือดออกในสมองท้าให้ชักและหมดสติท้าให้มีภาวะ encephalopathy
- ติดเชื้อที่สมอง (encephalitis) สาเหตุการตายใน DHF
1. ช็อครุนแรง / นาน(prolong shock)ก่อนได้รับการรักษาที่ถูกต้องDHFgrade IVหรือ DHF grade III ที่ช็อคนานกว่า 6 ชั่วโมง
2. ภาวะน้้าเกิน(fluid overload) (> 50 % ของผู้เสียชีวิต)
3. เลือดออกมาก(massive bleeding)
4. Unusual manifestations eg. encephalopathy,hepatic failure, renal failure,dual Infection
การพยาบาล
1. ช่วยลดไข้โดยเช็ดลูบเบาๆเข้าหาตัวเพื่อป้องกันผนังหลอดเลือดแตก แต่ถ้าไข้สูงให้paracetamol ทุก4 ชม.ร่วม และวัดไข้ซ้้า30นาทีหลังเช็ดตัว
2. บรรเทาอาการปวดท้อง ตับโต ให้นอนศีรษะสูง เข่างอเล็กน้อย ปลายเท้าสูง หรือนอนตะแคงขวาเพื่อให้ กระบังลมหย่อนตัว
3. ป้องกันภาวะไม่สมดุลสารน้้าและเกลือแร่ จากอาเจียน เบื่ออาหาร ไข้สูง โดยเน้นอาหารย่อยง่าย 5 แคลอรีสูง น้้าเกลือแร่หรือผลไม้โดยให้ครั้งละน้อยๆบ่อยๆครั้ง เน้นความสะอาดปากฟัน และท้าI/O ไม่ให้ดื่ม น้้าเปล่า
4. ป้องกันภาวะช็อกจากการที่ผนังcapilaryยอมให้น้้าซึมผ่าน โดยประเมินv/sทุก 15,30นาทีหรือ1ชม. ท้า I/o ผู้ป่วยต้องปัสสาวะไม่น้อยกว่า0.5-1cc/kg/hr และสังเกตอาการช็อกเช่นBPต่้า ชีพจรเบาเร็ว หายใจไม่ สม่้าเสมอ มือเท้าเย็น กระสับกระส่าย สับสนไม่รู้สึกตัวปัสสาวะลดลงหรือไม่ปัสสาวะซึ่งระยะนี้ต้องให้ออกซิเจน เพื่อป้องกันสมองขาดออกซิเจน
5. เสี่ยงต่อภาวะเสียเลือดเนื่องจากเกล็ดเลือดต่้า(เลือดออกในระบบต่างๆ ถ้าGI มีอาเจียนเป็นเลือด ถ่าย ด้า ,RI เลือดก้าเดาไหลให้ประคบเย็นหว่างคิ้ว5-10นาทีและนอนศีรษะสูงถ้าไม่หยุดรายงานแพทย์เพื่อให้ Adrenaline pack ,Neuro.ระดับความรู้สึกตัวผิดปกติ ซึมหรือชัก,Uro.ปัสสาวะมีRBC)
6. เสี่ยงต่อน้้าเกินจากน้้าและโปรตีนไหลกลับสู่กระแสเลือด เน้นการดูแลให้IV Fluid ไม่ให้ Load (บันทึก และนับเปลี่ยนrateทุกครั้ง,ใช้set.ใหม่เมื่อให้colloid,ลงเวลาเริ่มให้และเลิกรวมจ้านวนที่ได้,ในเวรดูปรับหยด อย่างน้อย3ครั้งต่อเวร)
7. การสังเกตอาการผิดปกติที่ต้องรายงานแพทย์คือHctเพิ่มกว่าเดิม, vital signsผิดปกติ ,คลื่นไส้อาเจียน เลือดก้าเดาไหล ถ่ายด้า,ซึมลงกระสับกระส่าย หงุดหงิด,ไม่ดื่มน้้าและรับประทานอาหาร นอนซึม,เริ่มโวยวาย ระดับความรู้สึกตัวสับสนพูดไม่สุภาพ
หมายเหตุ การพยาบาลเน้นการสังเกตอาการและวัดv/sบ่อยๆให้ใช้เครื่องวัดความดันชนิดวัดเองวัดเท่านั้นและ ควรเป็นคนที่วัดคนเดียวกัน
ข้อพิจารณาก่อนกลับบ้าน
- ไข้ลดลง 24ชม. อาการดีขึ้นอย่างชัดเจน
- รับประทานอาหารได้ ปัสสาวะมาก (1-2cc/kg/hr)
- ไม่ปวดท้อง ไม่แน่นอึดอัด เดินคล่อง - Hct ลดลงสู่ค่าปกติplatelet >50,000เซลล์/ลบ.ซม.
- ไม่เหนื่อยหอบ หายใจปกติ —

การป้องกัน
1. ไม่ให้ยุงกัด
2. ก้าจัดแหล่งเพาะพันธุ์ยุง อย่าให้น้้าขัง ใส่ทรายอะเบทในอัตราส่วน10 กรัมต่อน้้า 100 ลิตร
3. ให้ความร่วมมือในการฉีดพ่นละอองฝอยเพื่อก้าจัดยุง